
Prvog utorka u maju obilježava se Svjetski dan astme. Na ovaj način nastoji se upozori šira javnost na raširenost te hronične upalne bolesti dišnih putova, koja se manifestira nedostatkom zraka, osjećajem gušenja, napadom suhoga kašlja i sl., a najčešće je uzrokovana alergijskim faktorima, ali i npr. fizičkim naporom, virusnim infekcijama, udisanjem suhoga i hladnog zraka, udisanjem zagađenog zraka (posebno duhanski dim), korištenjem određenih lijekova itd., a veliku ulogu može imati i naslijeđe.
Dr. Aida Mujaković, specijalizant iz pulmologije u Općoj bolnici „Prim. dr. Abdulah Nakaš" , pripremila je za Vas više informacija o ovoj bolesti i načinu liječenja.
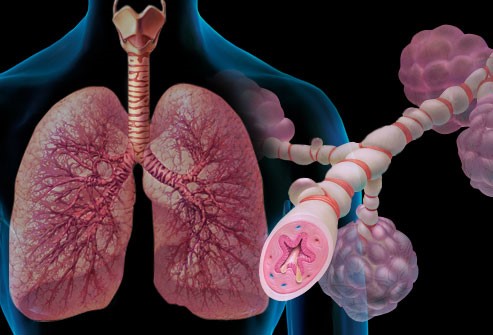
Astma je hronična upalna bolest disajnih puteva koju karakteriše povećana reaktivnost traheobronhijalnog stabla na mnogobrojne stimuluse iz spoljašnje i unutrašnje sredine. U nastanku astme značajnu ulogu imaju brojne ćelije i ćelijski elementi upalnog odgovora: mastociti, eozinofili, T-limfociti, makrofazi, neutrofili i epitelne ćelije.
Epidemiologija
Astma godišnje aficira oko 300 miliona ljudi širom svijeta. Procjenjuje se da od astme boluje oko 24 miliona stanovnika SAD-a. To je najčešća hronična bolest dječijeg uzrasta, sa oko 7 miliona oboljele djece širom SAD-a.
Iako se genetski faktori smatraju predominantnim u nastanku astme, faktori okoliša ipak igraju značajniju ulogu u nastanku bolesti u odnosnu na rasnu pripadnost, kojoj se ranije pridavao značaj. Astma je veoma često oboljenje u industrijaliziranim zemljama poput Kanade, Engleske, Australije, Njemačke i Novog Zelanda. Kao patološki entitet, u dječijem dobu se predominantno javlja kod dječaka i to u odnosu 2:1 sve do puberteta, nakon čega se oboljenje podjednako javlja kako u muškom tako i u ženskom uzrastu. Oko 2/3 pacijenata oboljelih od astme, prvi nastup bolesti doživljava do 18-te godine života, no porast prevalence astme je zabilježen kako kod veoma mladih pojedinaca tako i u starijem životnom dobu.
Etiologija:
Faktori koji doprinose nastanku astme ili hiperreaktivnosti traheobronhalnog stabla su:
- Okolišni alergeni (kućna prašina, životinjski alergeni,...)
- Virusne infekcije disajnih puteva
- Fizička aktivnost
- Gastroezofagealna refluksna bolest
- Hronični sinuzitis ili rinitis
- Aspirinom ili nesteroidnim antiinflamatrnim lijekovima (NSAIL) inducirana senzitivnost
- Upotreba lijekova poput blokatora beta-adrenergičkih receptora (uključujući i oftalmološke preparate)
- Pretilost
- Okolišni polutanti poput duhanskog dima
- Profesionalna izloženost pulutantima
- Iritansi (kućni sprejevi, boje, lakovi,...)
- Ostali faktori (insekti, biljke, guma, diizocijanati, anhidridi,...)
- Emocionalni faktori i stres
- Perinatalni faktori (prijevremeno rođenje djeteta, poodmakla starosna dob majke, konzumacija cigareta buduće majke i prenatalna izloženost duhanskom dimu)
Patofiziologija astme
Patofiziološki mehanizmi ovog oboljenja su kompleksni i obuhvataju upalnu bolest disajnih puteva, intermitentnu opstrukciju protoka zraka uz bronhijalnu hiperreaktivnost te hiperinflaciju alveolarnih prostora koja nastaje sekundarno na bazi gore opisanih poremećaja. Mehanizam inflamacije u astmi može biti subakutnog, akutnog ili hroničnog toka uz evidentno prisustvo edema sluznice i mukusne sekrecije dišnih puteva koji dovode do opstrukcije malih dišnih puteva i bronhijalne reaktivnosti.
Za vrijeme ekspirijuma postoji smanjenje promjera bronhijalnog stabla te je grudni koš tada ukrućen, dijafragma je manje pokretna, što sve zajedno uslovljava poremećaj razmijene gasova u alveolama i krvnim kapilarima. Rigidnost i spazam bronhiola otežava i produžuje ekspirijum, a kasnije kada se na oboljenje često nadoveže i hronični bronhitis, još više se otežava ekspiratorna faza disanja. Prvo se ispoljava poremećaj razmijene kiseonika, dok je razmijena ugljen-dioksida ugrožena samo u uslovima vrlo velike hipoventilacije pluća.
Ugljen-dioksid iz krvi eliminiše preko dobro ventiliranih alveola, međutim, za vrijeme astmatičnih napada znatno je usporeno kretanje vazduha u alveolama, pa zbog nastale hipoventilacije dolazi do smanjenja oksigenacije hemoglobina, nagomilavanja ugljen-dioksida i smanjenja saturacije oksihemoglobina.
Ukoliko su astmatični napadi učestali i dužeg trajanja poremećaji oksigenacije se produbljuju i postaju sve intenzivniji, vrijednost saturacije kiseonika u arterijskoj krvi pada od 90-80% a nekad i ispod ove vrijednosti. Sekret koji se pojačano stvara tokom astmatičnih napada stvara prekrivač sluznice koji parališe normalnu funkciju respiratornog epitela i smanjuje pokretljivost cilija pa sekret stagnira. Kašalj koji se u ovakvom stanju pojavljuje ne služi više kao odbrambena mjera, već u ovim okolnostima doprinosi da se stvori još veći kontakt sekreta sa antigenom i bronhijalnom sluznicom. Tako se ostvaruju uslovi za cirkulus viciosus pomenutog patološkog stanja. U uznapredovalim slučajevima dolazi do pojave plućnog emfizema koji se karakteriše sindromom insuficijencije ventilacije pluća restriktivnog tipa u većoj ili manjoj mjeri.
Klinička slika
Znaci i simptomi astme uključuju:
- Kratkoću daha
- Stezanje u grudima ili bol
- Otežano disanje
- Kašalj
- Produžen expirij
- Sviranje u grudima (wheezing)
Napadi otežanog disanja bar u početku oboljenja, po pravilu prestaju na primjenu simpatikomimetičkih sredstava, mada su poznate i spontane remisije koje su češće kod mlađih nego kod starijih osoba. Ovaj kompleksni sindrom kada se javlja kao akutni ima tendenciju da pređe u hronični.
Bolest se može ispoljiti kao:
- srednje teška ili teška
- reverzibilna ili ireverzibilna
- sezonska ili trajna
- nekomplikovana ili komplikovana
- nepoznate ili nepoznate etiologije
Najčešća podjela astme je na alergijsku i infektivnu astme, mada se u literaturi spominju i drugi oblici astme kao što su refleksna, psihogena i simptomatska astma.
Alergijska bronhijalna astma
To je respiratorni sindrom hiperinflacije pluća koji nastaje zbog reverzibilne opstrukcije disajnih puteva. Najčešće se ispoljava u mlađem životnom dobu, tj. od pete do trideset i pete godine, ali se može ispoljiti i do pete i poslije trideset i pete godine, što je neuobičajeno. Ova bolest se može pojaviti u svakom životnom dobu, uz predominaciju u periodu od 15-55 godina (59%). Do 15 godina učestalost je u 28,8%, a preko 55 godina u 12,2% slučajeva.
Kod alergijske bronhijalne astme radi se o obliku preosjetljivosti anafilaktičkog tipa. Nosioci preosjetljivosti su antitijela koja pripadaju IGE imunoglobulinima. Ova antitijela su prisutna u krvi i vezana su za ćelije glatkih mišića disajnih puteva, sluznicu bronhiola i mukozne žlijezde. To su kožno-senzibilizirajuća antitijela koja su izraz preosjetljivosti, hiperergije, nastaju 7-14 od dana poslije kontakta sa antigenom. Ako se bolesnik poslije toga izloži dejstvu istog antigena formirana antitijela, reagini, usloviće antigen-antitijelo reakciju u bronhijama i bronhiolama. Kod ovog oblika bronhijalne astme napadi se javljaju znatno češće noću, bolesnik se budi sa osjećajem tjeskobe u grudima. Na to se nadovezuje dispnoična faza za vrijeme koje je bolesnik nepokretan, obično sjedi ili stoji, blijed je u licu i često zauzima specijalni položaj da bi sebi olakšao ekspirijum. Bolesnici sa nekomplikovanom alergijskom astmom van napada se osjećaju kao zdrave osobe, nemaju nikakvih tegoba a nalaz na plućima je normalan.
U dijagnostici alergijske bronhijalne astme koristimo opće mjere kojima se služimo za dokazivanje alergijskih stanja uopšte, kao i izvjesne specijalne testove. Dobro uzeta anamneza je od velikog značaja za postavljanje dijagnoze alergijske bronhijalne astme. Podaci da se napadi javljaju pod određenim okolnostima, češće noću, da imaju već poznato specifično obeležje i da nisu u vezi sa infekcijom upućuju nas na alergijsku bronhijalnu astmu.
Diferencijalna dijagnoza bronhijalne astme
Diferencijalno dijagnostički dolaze u obzir neka od opstruktivnih stanja kao i neka druga oboljenja kod kojih opstrukcija nije u pitanju.
Dijagnoza alergijske, nekomplikovane astme nekad može da zadaje izvjesne teškoće, međutim, mnogo je lakše postaviti dijagnozu astme kada je u toku oboljenja došlo i do ispoljavanja hroničnog bronhitisa, hroničnog bronhitisa sa emfizemom pluća, hroničnog bronhitisa sa emfizemom i hroničnim plućnim srcem.
Od neopstruktivnih stanja diferencijalno dijagnostički mogu da dođu u obzir kardijalna astma, plućna tuberkuloza, silikoza, hronični opstruktivni bronhitis i emfizem pluća, bronhiektazije sa dispnoičnim sindromom, dispnoična stanja u sklopu poliarteritis nodosa, nekad i teža srčana insuficijencija.
Prevencija i liječenje
Napadi astme se mogu spriječiti ako se otkrije i izbjegavaju činioci koji je izazivaju.
Često se napadi izazvani fizičkim opterećenjem mogu izbjeći prethodnim uzimanjem lijekova.
U prevenciji astme važno je slijediti „korak po korak" zajednički plan koji stvaraju ljekar i pacijent:
- slijediti astma-akcioni plan (redovna aplikacija propisanih lijekova i sprječavanje učestalih napada)
- redovna vakcinacija protiv influence
- dentificirati i umanjiti prisustvo uzroka/trigera astme
- pratiti vlastiti ritam disanja i na vrijeme identificirati potencijalni problem
- rana identifikacija i liječenje astmatskih napada
Uzimanje lijekova omogućava većini ljudi sa astmom da vode relativno normalan život. Hitno liječenje kojim se suzbija napad astme razlikuje se od trajnog liječenja s ciljem njihova sprječavanja. Agonisti beta-adrenergičkih receptora (albuterol, salmeterol) su najbolji lijekovi za ublažavanje naglih napada astme i za sprječavanje napada koje može izazvati fizičko naprezanje. Ti bronhodilatatori potiču beta-adrenergičke receptore da prošire disajne puteve (agonisti aktiviraju receptore, a antagonisti sprječavaju aktivaciju receptora).
Većina bronhodilatatora djeluje unutar nekoliko minuta, ali im djelovanje traje samo 4-6 sati. Postoje i novi bronhodilatatori sa dugotrajnim djelovanjem (npr. salmeterol), ali budući da oni ne počinju djelovati tako brzo, radije se koriste za sprječavanje napada nego za akutni napad astme.
Bronhodilatatori se mogu uzimati na usta, mogu biti u injekcijama ili u obliku za inhalaciju (udisanje). Udisanjem lijek dopire izravno u disajne puteve pa djeluje brzo, ali lijek ne mora dospjeti u disajne puteve koji su jako suženi. Uzeti na usta (oralno) i primijenjeni injekcijom mogu doseći i takve disajne puteve, ali su nuspojave češće i djeluju sporije.
Kad osoba sa astmom osjeti potrebu za upotrebom viših doza agonista beta-adrenergičkih receptora nego što je preporučeno, treba se podvrgnuti hitnoj medicinskoj pomoći. Prekomjerna upotreba tih lijekova može biti vrlo opasna. Potreba za trajnim uzimanjem ukazuje na jako stezanje bronha koje može dovesti do zatajenja disanja i smrti.
Teofilin je drugi lijek koji dovodi do bronhodilatacije. Oblik postojanja lijeka je u formi tableta i sirupa sa kratkim djelovanjem do kapsula i tableta sa dugotrajnim djelovanjem i polaganim otpuštanjem. U teškom napadu astme teofilin se može dati intravenski. Kortikosteroidi zaustavljaju upalni odgovor tijela i bez iznimke su učinkoviti u smanjenju simptoma astme. Ako se uzimaju dugo vremena, postupno smanjuju vjerojatnost napada astme čineći disajne puteve manje osjetljivima na brojne provokativne činioce. Međutim, dugotrajna upotreba kortikosteroida uzetih na usta ili davanih injekcijom može imati za posljedicu slabo zarastanje rana, usporavanje rasta u djece, gubitak kalcije iz kostiju, krvarenje u želucu, prerano nastajanje zamućenja leće, povišenje šećera u krvi, osjećaj gladi, dobivanje na tjelesnoj težini i duševne poremećaje. Antiholinergički lijekovi, kao što su atropin i ipratropijev bromid onemogućuju acetilholin da prouzroči stezanje glatkih mišića i stvaranje u bronhima prevelike količine sluzi. Ti lijekovi još više proširuju disajne puteve ljudi kojima su već davani agonisti beta2-adrenergičkih receptora. Međutim, oni su male učinkovitosti u liječenju astme. Antileukotrijenski lijekovi (inhibitor 5-lipoksigenaze, npr. zileuton) i antagonisti leukotrijenskih receptora (npr. montelukast) su nova skupina lijekova koja ima protuupalni i bronhodilatacijski (šire bronhe) učinak. Osobito su učinkoviti u astmi izazvanoj fizičkim naporom i aspirinskoj astmi gdje imaju prednost pred drugim lijekovima za kontrolu astme. Dobro se podnose, imaju malo nuspojava i nema navikavanja i mogu smanjiti noćne simptome.